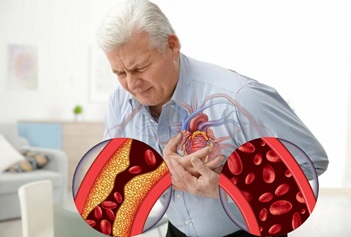
 Ишемическая болезнь сердца (ИБС) - заболевание, вызванное уменьшением или прекращением доставки крови к сердечной мышце в результате патологических изменений в артериях сердца. ИБС возникает в результате органических (необратимых) и функциональных (преходящих) изменений. Главная причина органического поражения - атеросклероз артерий сердца. К функциональным изменениям относят спазм артерий и образование тромбов. Факторы риска ИБС, на которые нельзя повлиять: • Мужской пол; • Возраст; • Отягощенность семейного анамнеза по сердечно-сосудистым заболеваниям; • Менопауза и постменопаузальный период. Риск развития заболевания у женщин возрастает после наступления менопаузы. Факторы риска ИБС, на которые можно повлиять: • Повышение уровня «плохого» холестерина (липопротеинов низкой плотности) и снижение уровня «хорошего» холестерина (липопротеинов высокой плотности) в крови; • Артериальная гипертония; • Сахарный диабет; • Курение; • Низкая физическая активность; • Ожирение; • Стрессовые факторы и тип личности А (стресс-коронарный профиль). Для людей с так называемым стресс-коронарным профилем (тип личности А) характерны следующие черты: гнев, депрессия, ощущение постоянной тревоги, агрессивность. Психоэмоциональный стресс в сочетании с указанными особенностями личности сопровождается высоким выбросом в кровь катехоламинов. Это увеличивает частоту сокращений сердца, вызывает повышение артериального давления и усиливает потребность сердечной мышцы в кислороде. Следует подчеркнуть, что риск ИБС увеличивается при сочетании нескольких факторов. Главная причина ИБС - постепенное сужение одного или нескольких сердечных сосудов атеросклеротическими бляшками. Основным компонентом атеросклеротической бляшки является холестерин. Постепенно сужая просвет(ы) сосудов сердца, атеросклеротические бляшки приводят к нехватке кровотока в различных участках постоянно работающей сердечной мышцы. Обычно на ранних стадиях этого долгого процесса болезнь не проявляется никакими симптомами, в промежуточной стадии - проявляется болью в груди при физических нагрузках и в покое, в поздней стадии, когда сердечный сосуд закрывается полностью, может развиться инфаркт миокарда. Инфаркт - тяжелое и опасное для жизни осложнение ИБС, однако его можно предотвратить. Для этого успешно применяются различные методы профилактики, многие лекарственные средства и различные способы хирургического лечения. Предотвращение инфаркта - очень важная задача, поскольку любой инфаркт может быть фатальным, каждый повторный инфаркт протекает тяжелее предыдущего и в дальнейшем приводит к более тяжелой инвалидизации. Важнейший базовый принцип профилактики ИБС - придерживаться здорового образа жизни. Это позволит устранить многие факторы риска и снизить риск тяжелых осложнений. Профилактика ИБС Профилактика ишемической болезни сердца показана как больным людям, так и здоровым, у которых существует риск возникновения заболевания. Важнейшими мероприятиями в рамках профилактики ишемической болезни сердца является: Соблюдение здорового образа жизни: • Отказ от курения. У курящих лиц риск развития ИБС значительно выше, чем у некурящих. Курение значительно повышает риск внезапной смерти, атеросклероз сердечных артерий у курящих выражен сильнее, чем у некурящих; • Ограничение или полный отказ от алкоголя; • Повышение уровня физической активности с учетом возраста, состояния здоровья и наличия других сопутствующих заболеваний. Для выбора оптимального уровня физической нагрузки рекомендуется обратиться за консультацией к врачу-специалисту. Рекомендации по питанию: • Ограничение соли в пище. Это уменьшит количество жидкости, которая задерживается в организме и снизит нагрузку на сердце, вынужденное перекачивать увеличенный объем крови. Повышенное артериальное давление развивается в том числе и из-за задержки жидкости. Рекомендуется ограничить употребление или полностью отказаться от солений и маринадов, готовых соусов, копченостей и колбасы, фаст-фуда, закусок и полуфабрикатов; • Соблюдение низкожировой диеты. Рекомендуется сократить потребление животного жира. Жирная еда животного происхождения - мясные консервы, свинина, жирная птица, все виды субпродуктов, колбаса, копчености и сало - богаты «плохим» холестерином, который откладывается в сосудах в виде атеросклеротических бляшек. Они могут нарушать кровоток, в том числе и в сосудах, питающих само сердце. Рекомендуется включать в меню нежирную телятину, кролика, курицу и индейку. Лучше отдавать предпочтение отвариванию, приготовлению на пару или запеканию без добавление дополнительного жира; • Рекомендуется ограничить употребление продуктов, возбуждающих нервную систему. Это кофеин и кофеиносодержащие напитки: коктейли, энергетические напитки. Они увеличивают частоту сердечных сокращений, дополнительно нагружая сердечную мышцу. К таким же возбуждающим продуктам относится крепкий чай, наваристые бульоны и блюда, содержащие большое количество специй; • Рекомендуется добавлять в рацион жирные кислоты Омега-3. Они помогают снижать уровень холестерина в организме, снижать уровень артериального давления, препятствуют процессу тромбообразования. Больше всего Омега-3 в растительных маслах и рыбьем жире. Рекомендуется выбирать не слишком жирные сорта рыбы и морепродукты. Лучше всего их отваривать, но можно и обжаривать без жира. Соленую, копченую и консервированную рыбу рекомендуется употреблять с большой осторожностью небольшими порциями за счет избыточного содержания соли; • Дробное питание. Переполненный желудок и вздутие живота могут приводить к раздражению вегетативных нервов, отвечающих за работу сердца. Это может повлиять на работу сердце, особенно при систематическом переедании. 4-5 небольших приемов пищи в течение дня переварятся легко и не создадут дополнительной нагрузки на нервную и сердечно-сосудистую систему. Контроль за состоянием здоровья: • Контроль артериального давления; • Контроль уровня холестерина в крови; • Устранение отрицательных психоэмоциональных стрессовых ситуаций, что предполагает создание состояние психического комфорта как на работе, так и дома, использование психотерапии; • Регулярное прохождение диспансеризации и профосмотров; • Лечение сопутствующих заболеваний. | |
| | | |
